Гипоксия мозга (кислородное голодание): лечение, симптоматика и классификация
Под гипоксией подразумевают кислородное голодание организма в целом или некоторых органов. Появляется это состояние вследствие недостаточного количества кислорода во вдыхаемой газовой смеси, в крови или при повреждениях механизмов тканевого дыхания. Изменения, возникающие из-за гипоксии, как правило, необратимы, поэтому игнорировать такое состояние недопустимо.
Особенно опасна гипоксия головного мозга, сердца, почек, так как эти системы наиболее чувствительны к ограничению кислорода.
Что такое гипоксия
По объему обслуживающего кровотока головной мозг занимает первое место: 20% от объема крови уходит на доставку мозгу кислорода и питательных веществ.
Ткань мозга чрезвычайно чувствительна к нехватке кислорода: через 4 секунды острой недостаточности функциональность ее нарушается, через 8–12 секунд человек теряет сознание, спустя 30 наступает кома. При отсутствии кровотока головной мозг в состоянии функционировать не больше, чем 4–5 минут.
На практике временной интервал несколько больше, так как острая гипоксия, связанная с полным исчезновением кровотока – явление редкое. Чаще всего человек сталкивается с уменьшением кислорода в крови или нарушениях в механизме поглощения. Прогноз к жизни в этом случае лучше, но последствия гипоксии колеблется от излечимых до тяжелых необратимых.
Виды патологического состояния
Гипоксия не является независимым заболеванием. Это состояние, которое наступает при уменьшении объема кислорода, попадающего в клетки. Приводят к этому множество различных факторов.
Виды по этиологии
По отношению к внешним факторам состояние классифицируют следующим образом.
Разновидности по времени развития
Поскольку гипоксия является именно состоянием, а не болезнью, то скорость формирования его может быть очень разной.
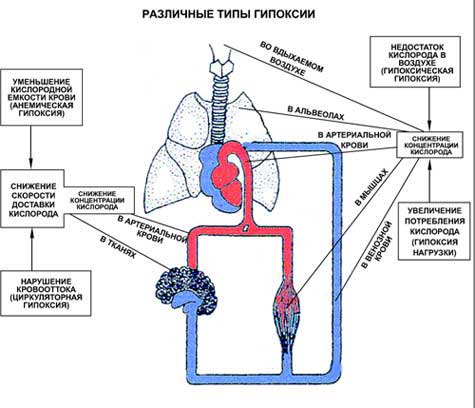
- Молниеносная – например, вследствие кровоизлияния в дыхательный центр или в результате травмы. При неоказании срочной помощи, такое состояние заканчивается смертью.
- Острая гипоксия головного мозга развивается за несколько часов. Примером ее может служить отравление цианидами, блокирующими фермент дыхательной цепи. Помощь и здесь нужна немедленная, в противном случае ни жизнь, ни здоровье человека не гарантированы. Однако для проведения лечебных мероприятий отводится больше времени.
- Хроническая гипоксия мозга не столь опасна для жизни, но значительно снижает ее качество. Чтобы компенсировать постоянную нехватку кислорода, организм используется разнообразные дополнительные механизмы. Однако любые из них направлены только на поддержание жизнедеятельности, но отнюдь не на полноценное восстановление функций.
- Рассеянная – следствие общего недостатка кислорода в крови. Вызывает нарушения низкой или средней степени тяжести. Излечивается с наиболее благоприятными прогнозами.
- Центральная церебральная ишемия формируется при нарушении кровоснабжения какого-то участка мозга. Причиной, как правило, выступает сужение сосуда – аневризма, тромб. Обычно такое состояние является частью более обширного заболевания.
- Глобальная церебральная ишемия – полное прекращение поступления крови.
- Ишемический инсульт – причиной также является резкое сужение или непроходимость кровеносного сосуда. Обычно, инсульт захватывает несколько участков.
- головокружение, постоянный звон в ушах;
- постоянная головная боль. Боль снимается сосудорасширяющими лекарствами, но тут же возвращается;
- нарушение равновесия, координации, речи;
- приступы тошноты и рвоты по утрам;
- ухудшение умственных способностей – нарушение памяти, уменьшение работоспособности;
- возможны разнообразные нарушения сна;
- наблюдается резкая смена настроений, превалирует плаксивость, раздражительность, развивается депрессия и апатия.
- Анализ крови – как общий, так и газовый. Первый указывает количество эритроцитов, последний позволяет точно установить парциальное давление кислорода и углекислого газа в крови.
- Энцефалограмма головы предоставляет информацию о состоянии клеток мозга, наличии плохо функционирующих участков.
- Реовазография позволяет установить состояние кровеносных сосудов, снабжающих мозг.
- Ангиография – общая или селективная, предоставляет более полную картину кровотока.
- Магнитно-резонансная томография – наиболее информационный метод. Незаменима при подозрениях на ишемию отдельных участков мозга.
- Капнография и CO-метрия указывает на объем углекислого газа в выдыхаемом воздухе. Таким образом исключают или подтверждают нарушения в работе легких.
- Экзогенная форма требует лишь восстановления нормального содержания кислорода в крови, причем источником является вдыхаемый воздух. Метод лечения – кислородная подушка.
- В случае дыхательной гипоксии лечение направлено на восстановление функций дыхательных путей. Для этого используют дыхательные аналептики, лекарства, расширяющие бронхи, антигипоксаны.
- При гемической форме применяют препараты, способствующие восстановлению функции кроветворения. Распространенным методом является переливание крови.
- Для лечения циркуляторной гипоксии назначают прием антикоагулянтов, сосудорасширяющих, ноотропов, противоотечных, ангиопротекторов и так далее.
- Тканевая форма предполагает применение антидотов, если первопричиной выступило отравление. Допустимы любые меры, направленные на улучшение снабжения кислородом: прием витаминов, гипербарическая оксигинация и даже прогулки на свежем воздухе.
- падение давления крови при шоковом состоянии;
- острая сердечная недостаточность;
- отравление угарным газом, токсичными веществами;
- поперечная блокада проведения сердечных импульсов;
- операции на открытом сердце и крупных сосудах;
- болезни крови;
- артериальная гипертензия или выраженная гипотония;
- патологические изменения сосудов врожденного или приобретенного характера (артериовенозная мальформация, ангиопатия, васкулит);
- сдавление сосудов питающих головной мозг извне (остеохондроз, опухоль, аневризма) или закупорка тромбом, атеросклеротической бляшкой, эмболом;
- черепно-мозговые травмы.
- учащенное и усиленное сердцебиение;
- частое дыхание;
- мелькание точек в глазах;
- эйфория или неадекватность поведения;
- бледность кожи;
- холодный пот.
- нарушения сосания и глотания;

- асимметрия носогубной складки;
- косоглазие;
- выбухание родничка;
- нарушение сна со вскрикиваниями.
- возрастает частота дыхания и его глубина (одышка);
- повышается частота пульса и давление крови;
- развиваются дополнительные кровеносные пути в головном мозге;
- усиливается образование эритроцитов (сгущается кровь).
- церебральная форма атеросклероза;
- диабетическая и гипертоническая энцефалопатия;
- нарушение кровотока в позвоночной артерии (остеохондроз);
- синдром ночных апноэ.
- анализы крови – общий, газовый состав (карбонатный и бикарбонатный буфер), электролиты, глюкоза, холестерин, коагулограмма, кислотно-основное состояние;
- капнометрия – исследование концентрации углекислого газа в процессе дыхания;
- пульсоксиметрия – содержание кислорода в крови;
- анализ спинномозговой жидкости для исключения кровоизлияния;
- УЗИ сосудов головы и шеи (с дуплексным сканированием) – определение преград кровотоку, нарушений микроциркуляции;
- рентгенография шейного отдела позвоночника при подозрении на компрессию артерий;
- электроэнцефалограмма – изучение деятельности мозга, определение очагов судорожной активности;
- ЭКГ – для оценки сократительной способности сердца;
- МРТ и КТ головного мозга проводят при подозрении на опухоль, затруднении диагностики, их могут также комбинировать с ангиографией.
- ноотропные – Энцефабол, Луцетам, Цераксон, Прамистар;
- ангиопротекторы и сосудорасширяющие – Кавинтон, Танакан, Циннаризин, Сермион;
- для улучшения обменных процессов – Актовегин, Церебролизин, Армадин, Энерион.
- астеническим синдромом – слабость, быстрая утомляемость, повышенная раздражительность нарушение сна;
- вестибулярно-атаксическим – головокружение, неустойчивость походки, затруднение координации;
- паркинсоническим – дрожание рук, замедленность движений;
- нарушением интеллекта, памяти, способности к умственной деятельности;
- ослаблением зрения и слуха;
- психическими расстройствами – агрессия, деменция, депрессия.
- прогулки на природе;
- достаточный уровень физической активности;
- употребление продуктов с витаминами (соки, фрукты, ягоды, орехи, мед);
- частое проветривание помещений.
- Подавленное настроение на протяжении большей части дня.
- Выраженная утрата интересов или чувства удовольствия.
- Значительное повышение или снижение веса тела или снижение или повышение аппетита.
- Бессонница или сонливость.
- Психомоторное возбуждение или заторможенность.
- Утомляемость или упадок сил.
- Ощущение собственной бесполезности или необоснованные идеи виновности.
- Снижение способности к мышлению, концентрации внимания, способности к принятию решений.
- Повторяющиеся мысли о смерти, суицидальные намерения, попытки.
К самым явным механизмам компенсации относится возрастание глубины и частоты входов. В дыхании начинают участвовать резервные альвеолы, чтобы максимально увеличить рабочую поверхность. Внешне это проявляется как сильная одышка, которая заметно ограничивает подвижность. При этом повышается частота сердечных сокращений и величина давления.
Происходит перераспределение кровотока: к внутренним органам направляется больше крови, а периферия начинает испытывать вторичный кислородный голод. Недостаток кислорода порождает необходимость увеличить количество эритроцитов, что значительно повышает риск тромбообразования.
Все это приводит к быстрому износу и повреждению сердечно-сосудистой и дыхательной систем. А поэтому лечение гипоксии должно быть начато на самых ранних стадиях. Позднее справиться с болезненным состоянием и последствиями его компенсации намного сложнее.
Классификация по локализации
Недостаток кислорода может наблюдаться на каком-то определенном участке мозга, а может охватывать весь орган.
Рассматривают следующие виды:
Симптомы гипоксии
Как и множество других нарушений в работе ЦНС гипоксия сопровождается ухудшением умственной деятельности. Первыми признаками ее выступают затруднения с решением задач, ухудшение краткосрочной памяти, то есть симптомы, которые легко приписать утомлению.
На следующей стадии острой гипоксии у пострадавшего часто возникает состояние эйфории. Чрезмерная энергичность и возбуждение сопровождается явственным расстройством координации, шаткой походкой.

Несмотря на самоощущение с объективной точки зрения когнитивные функции ухудшаются. Возбуждение сопровождается бледностью, но порой может вызвать и покраснение кожных покровов. Появляется обильное неприятное потоотделение, дыхание и сердцебиение учащенное.
Возбуждение сменяется апатией, сонливостью, сопровождается головокружением. Падает зрение, появляются «мушки» перед глазами, затем больной утрачивает сознание. Обморок переходит в кому разной глубины.
Даже на этой стадии реанимационная помощь позволяет не только спасти жизнь пациента, но и полностью восстановить все функции мозга. Восстановление происходит в обратном порядке.
Причиной хронической нехватки кислорода становятся заболевания, связанные с сужением кровеносных сосудов, например: синдром шейной артерии при остеохондрозе, гипертоническая энцефалопатия и прочее.
Симптомами гипоксии мозга являются следующие нарушения:
Лечение хронической гипоксии не отделимо от лечения основного заболевания. Только устранив первичный фактор, можно добиться успеха, восстановив нормальное кровоснабжение мозга.
Диагностика
Острая гипоксия отличается достаточно характерными симптомами, что облегчает диагностику. Признаки хронической совпадают большинством симптомов нарушения в работе ЦНС, и в большинстве случаев причиной появления их нехватка кислорода и является.
Цель диагностики при гипоксии – установить первичную причину патологического состояния.
.jpg)
Так как причины состояния разнообразны, то и для лечения гипоксии головного мозга применяют разные методы.
Острая гипоксия головного мозга представляет собой смертельно опасное состояние. Хроническая заметно снижает уровень жизни. Любые формы заболевания требуют эффективного и безотлагательного лечения.
prososud.ru
Недостаток кислорода или гипоксия головного мозга: почему может развиться у взрослых и детей, как избавиться от проблемы
Из-за недостаточного поступления кислорода возникают нарушения работы головного мозга, это состояние называется церебральной гипоксией. Может быть связано с внешними факторами, заболеваниями крови, сосудов, сердца, а также изменением обменных процессов. Из-за высокой потребности в кислороде для функционирования головной мозг является самым чувствительным к кислородному голоданию органом.
Если на протяжении 3 — 5 минут прекращается поступление кислорода, то гипоксия приводит к необратимым последствиям – смерти мозга.
Читайте в этой статье
Причины развития гипоксии головного мозга
Дефицит кислорода может быть связан с вдыханием воздуха с пониженным его содержанием. Такие состояния бывают при восхождении в горы, работе в шахтах, подводных лодках, нахождении в замкнутом помещении со слабой вентиляцией или большим количеством людей. Спазм бронхов, сдавление шеи также вызывает кислородное голодание.

К заболеваниям, при которых головной мозг страдает от гипоксии, относятся:
Отдельной формой церебральной гипоксии является перинатальная. Она возникает в период внутриутробного развития плода, при осложненных родах или в раннем периоде новорожденности. Ее провоцируют болезни матери (пороки сердца, патологии легких и почек, диабет), неблагополучное течение беременности (угроза прерывания, инфекции, резусная несовместимость, токсикоз), прием алкоголя, курение.
 Внутриутробная гипоксия плода
Внутриутробная гипоксия плода
В период родов ребенок может получить травму при прохождении через узкий таз, во время быстрой или слабой родовой деятельности. Гипоксия мозга может быть одним из проявлений болезней сердца и легких у новорожденного.
 Рекомендуем прочитать статью о том, почему развивается ишемия мозга у новорожденного. Из нее вы узнаете о том, как возникает ишемия головного мозга у новорожденного, причинах патологии, факторах риска и степенях прогрессирования, а также о симптомах развития заболевания, методах диагностики и лечения малыша.
Рекомендуем прочитать статью о том, почему развивается ишемия мозга у новорожденного. Из нее вы узнаете о том, как возникает ишемия головного мозга у новорожденного, причинах патологии, факторах риска и степенях прогрессирования, а также о симптомах развития заболевания, методах диагностики и лечения малыша.
А здесь подробнее о причинах развития инсульта у молодых, восстановлении после и шансах на нормальную жизнь.
Симптомы патологии
Тяжесть клинических проявлений зависит от степени кислородного голодания. При легких формах гипоксия имеет обратимые последствия, в тяжелых случаях остается стойкий неврологический дефект, возможен неблагоприятный исход.
У взрослых
Первая стадия при прекращении поступления кислорода из крови к головному мозгу проявляется синдромом двигательного возбуждения. У пациентов возникают такие признаки:
Этот период сменяется угнетением нервной системы – темнеет в глазах, появляется заторможенность и головокружение, клонит в сон, постепенно прекращается сознательная деятельность. В дальнейшем присоединяются судороги, выпадают рефлексы с кожи, сухожилий, а затем зрачки перестают реагировать на свет. Конечности утрачивают двигательную функцию (паралич).
Если гипоксия тяжелая, то через 3 — 5 секунд пациент теряет сознание, а кома развивается на протяжении 2 — 3 минут.
В случае восстановления притока кислорода развивается энцефалопатия различной степени тяжести, астенический синдром и неврологические нарушения, требующие достаточно длительного лечения.
Легкая гипоксия проявляется двигательной активностью, беспокойством, плохим сном, дрожанием рук. Эти явления могут исчезнуть на протяжении первого месяца жизни. Дети со средней тяжестью патологии вялые и заторможенные, у них бывают:
Тяжелое состояние новорожденного проявляется выраженной мышечной слабостью, обездвиженностью, отсутствием рефлекторного хватания, сосания, аритмией сердечных сокращений и дыхания, падением давления и частоты пульса, судорожными припадками.
Такая форма гипоксии может сохраняться до 2 месяцев даже при наличии адекватной терапии, ее исходом бывают устойчивый неврологический дефицит.
Острая и хроническая формы
В зависимости от причины и выраженности кислородного голодания гипоксия мозга может наступить за несколько секунд (например, кровоизлияние в стволовую часть) или развиться на протяжении 2 — 3 часов (отравление токсинами, повреждающими гемоглобин).
При хронической гипоксии формируются приспособительные реакции:
Эти изменения обеспечивают на какое- то время защиту клеток мозга от недостатка кислорода, поэтому при достаточном лечении и ликвидации причины гипоксии возможно восстановление утраченных функций. Если же заболевание прогрессирует, то ишемические нарушения вызывают неврологические и поведенческие расстройства, пациент может утратить способность к передвижению и самообслуживанию.
Чаще всего к хронической гипоксии мозга приводят:

Методы диагностики
Для определения причины гипоксии и степени нарушения структуры функций головного мозга проводится следующий диагностический комплекс:
 УЗИ сосудов головы и шеи
УЗИ сосудов головы и шеи
Лечение гипоксии головного мозга
Терапия проводится с учетом причины заболевания. При недостаточном содержании кислорода в воздухе показаны ингаляции при помощи специальных приборов. В стационарных условиях на первом этапе проводится стабилизация основных показателей – восстанавливается объем циркулирующей крови при помощи инфузии растворов Реополиглюкина, глюкозы, калия и магния.
 Первая помощь при гипоксии
Первая помощь при гипоксии
При признаках отека мозга водятся осмотические диуретики (Маннитол), кортикостероиды. Может быть использована гипербарическая оксигенация в барокамере и церебральная гипотермия (охлаждение тканей мозга). Для снятия судорожного синдрома применяют Диазепам, Конвулекс. С целью обеспечения достаточного содержания кислорода в крови назначают переливание плазмы, эритроцитарной массы, капельницы с Перфтораном, витаминами.
В период восстановительного лечения рекомендует препараты следующих групп:
Последствия для больного
В зависимости от степени повреждения головного мозга остаточные явления могут проявляться:
Гипоксия мозга у ребенка при недостаточном лечении может привести к задержке роста и развития, умственной отсталости.
Полезное видео
Смотрите видео о гипоксии плода:
Профилактика
Для предотвращения кислородного голодания требуется своевременная диагностика и лечение болезней, которые могут нарушить деятельность головного мозга. К общетерапевтическим рекомендациям можно отнести:
 Рекомендуем прочитать статью о том, какие есть детские врожденные пороки сердца. Из нее вы узнаете о причинах появления и классификации врожденных пороков сердца, механизме развития функциональных нарушений, а также о диагностике ВПС, вариантах лечения, прогнозах и профилактических мерах для планирующих беременность.
Рекомендуем прочитать статью о том, какие есть детские врожденные пороки сердца. Из нее вы узнаете о причинах появления и классификации врожденных пороков сердца, механизме развития функциональных нарушений, а также о диагностике ВПС, вариантах лечения, прогнозах и профилактических мерах для планирующих беременность.
А здесь подробнее о вариантах решения проблемы, если у ребенка выявлена коарктация аорты, как жить с диагнозом.
Гипоксия мозга возникает при недостатке поступления кислорода через дыхательные пути или кровь. Она может протекать в молниеносной или острой форме, такие состояния опасны для жизни, если не оказана экстренная помощь. При хронической форме отмечаются менее выраженные, но прогрессирующие нарушения мозговой деятельности.
У новорожденных церебральная гипоксия связана с осложненным течением беременности или родового периода. Для терапии этого состояния используют реанимационные мероприятия, затем проводится длительное лечение препаратами, восстанавливающими функции мозга.

Во многих ситуациях, например, при тромбофилии, необходима кислородотерапия в домашних условиях. На дому можно проводить длительное лечение с помощью специальных аппаратов. Однако прежде стоит точно знать показания, противопоказания и возможные осложнения от таких методов лечения.

Из-за развития определенных патологий может возникнуть нарушение микроциркуляции. Оно развивается в тканях, может иметь типовые формы или быть атипичным. Почему нарушение периферической микроциркуляции столь опасно?

Для оценки дыхания, уровня кислорода проводится пульсометрия, норма и отклонения которой помогут скорректировать лечение. Неинвазивный датчик может быть установлен у новорожденных, взрослых днем и ночью.

Довольно тяжелое заболевание — ишемия мозга у новорожденного. Симптомы зависят от степени поражения. Лечение головного мозга требуется незамедлительно, иначе возникнут тяжелые последствия, вплоть до летального исхода.

Для насыщения кислородом проводится гипербарическая оксигенация (ГБО). Показания включают довольно обширный спектр, в который входят как общее изнеможение, так и серьезные проблемы. Есть противопоказания для барокамеры. Метод показывает отличные результаты.

Возникает цереброваскулярная недостаточность из-за недостаточного питания кровью мозга. Первоначально симптомы не выдают патологию. Однако острая форма, а позже хроническая приводят к крайне печальным последствиям. Только лечение головного мозга на начальной стадии дает возможность избежать инвалидности.

Начинают проведение оксигенотерапии при недостатке кислорода в крови. Показания для проведения довольно разнообразны, как и виды терапии. Например, пеногасители используют при воспалении легких. Техника выполнения зависит от аппарата.

Основные причины ишемии заключаются в образовании бляшек, тромбов или эмболов. Механизм развития ишемии мозга, церебральный миокарда связан с закупоркой артерии, питающей орган. В некоторых случаях последствие — летальный исход.

Если есть подозрение, что возникла гипомагниемия, симптомы позволят определить точно диагноз. Причины недостатка микроэлемента в проблемах с органами, алкоголизме. Может присоединиться и гипокалиемия. Лечение включает витамины и изменение рациона.
cardiobook.ru
Депрессии при хронической ишемии у женщин
Многие психоорганические заболевания, одним из первых клинических маркеров которых являются депрессии, несмотря на широкий арсенал современных методов диагностики и на длинный перечень антидепрессантов, на сегодняшний день часто заканчиваются у большого
Многие психоорганические заболевания, одним из первых клинических маркеров которых являются депрессии, несмотря на широкий арсенал современных методов диагностики и на длинный перечень антидепрессантов, на сегодняшний день часто заканчиваются у большого числа больных прогрессированием именно психоорганической симптоматики, что значительно ухудшает качество жизни этих пациентов. В то время как достаточно большое число органических поражений нервной системы или манифестируют депрессивными расстройствами, или характеризуются присоединением таковых по мере прогрессирования основного заболевания, весь арсенал диагностических процедур, достаточно давно разработанных психологами и психиатрами, крайне редко используется в неврологической клинике, несмотря на социально-медицинские аспекты проблемы. Так, если при массовом обследовании депрессивные расстройства обнаруживаются в среднем у 26% людей, то при обращении к терапевту по месту жительства число таких больных доходит до 68% (О. П. Вертоградова, 1990), причем более 75% пациентов, имеющих жалобы депрессивного характера и клиническую картину депрессивных расстройств, в том числе при сосудистой патологии головного мозга, составляют женщины. Примерно такие же цифры приводят и другие исследователи (А. М. Вейн, Т. Г. Вознесенская, 2002), отмечающие неуклонный рост пациенток с клиническим манифестированием депрессивных расстройств на протяжении последней четверти ХХ в. с 7% в 1973 г. до 33% в 1995 г.

К неврологическим заболеваниям, чаще всего манифестирующим депрессивными расстройствами, относятся прежде всего энцефалопатии. Энцефалопатии сосудистого, токсического, метаболического и смешанного генеза имеют место у огромного числа больных, находящихся в многопрофильных стационарах и обращающихся за медицинской помощью в амбулаторно-поликлинические учреждения. Самой распространенной формой энцефалопатий в популяции населения является энцефалопатия, связанная с сосудистыми поражениями головного мозга. Современные эпидемиологические исследования показывают преимущественную представленность этой формы патологии, прежде всего начальных форм недостаточности мозгового кровообращения, хронической ишемии и сосудистого паркинсонизма среди женской части популяции.
Хроническая ишемия головного мозга в настоящее время рассматривается как прогрессирующее диффузное функционально-морфологическое поражение вещества мозга в результате вовлечения в патологический процесс сосудов со сниженным кровотоком. В настоящее время в связи с окончательно установленной ролью именно сосудистой этиологии цереброваскулярной патологии ставится вопрос о возможной замене термина и использовании названия «васкулярно-церебральная болезнь». Прогрессирующая ишемия вследствие нарастания неадекватности мозгового кровотока и потребностей мозговой ткани приводит одновременно к формированию гипоксических расстройств различной степени выраженности, а также к возникновению так называемых интрацеребральных и системных дизрегуляторных синдромов.
Дизрегуляторные синдромы у больных с хронической ишемией и гипоксией как сосудистого, так и токсического генеза могут приводить к расстройствам и нарушению биомеханики протока крови. В норме поток крови в макро- и микроциркуляторном сосудистом русле является относительно ламинарным. Влияние дизрегуляторных проагрегантов, возникающих на фоне хронической сосудисто-мозговой недостаточности, хронической гипоксии и хронических метаболических интрацеребральных расстройств, формирует турбулентный кровоток, усугубляющий ишемию.
В основе патоморфогенеза хронической ишемии головного мозга и сосудистого паркинсонизма лежит поражение перфорантных церебральных артерий, приводящее к патологии белого вещества мозга (демиелинизация, поражение клеток олигодендроглии, разрастание лии, апоптоз, лейкоареоз, атрофия коры). У больных различного возраста одной из ведущих форм патологии, усугубляющей течение хронической ишемии, может стать патология позвоночника, в том числе: остеохондроз, спондилез с компрессией артерий и формированием синдрома позвоночной артерии; хлыстовая травма; ятрогенные влияния (неадекватное проведение манипуляций, их назначение при отсутствии рентгенологической и допплерографической диагностики).
У большого числа пациентов с хронической ишемией заболевание имеет стадийное течение и на основании особенностей клинических проявлений его условно можно разделить на компенсированную, субкомпенсированную и декомпенсированную. Уже компенсированная стадия хронической ишемии может характеризоваться астенизацией гиперстенического характера, раздражительностью, рассеянностью, снижением внимания, работоспособности; изменением жизненных ценностей и дебютом депрессии. В субкомпенсированной стадии наряду с общемозговыми, рассеянными преходящими очаговыми симптомами, астенизацией гипостенического характера, слезливостью, ослаблением памяти, психической истощаемостью для пациентов и особенно для пациенток характерны более выраженные депрессивные расстройства. Клиническая картина декомпенсированной стадии хронической ишемии мозга включает стойкие интеллектуально-мнестические нарушения, очаговые симптомы и стойкие синдромные расстройства, часто имеют место сосудистый паркинсонизм и сосудистая деменция. Прогрессирование церебральных сосудистых расстройств ведет уже на начальных этапах хронической ишемии головного мозга к умеренным интеллектуально-мнестическим расстройствам, к которым может относиться и дебют депрессии (Н. Н. Яхно, В. И. Захаров, 2004; И. В. Дамулин, 2004). Морфофункциональные расстройства, возникающие у больных на более поздних стадиях хронической ишемии, усугубляют как очаговые неврологические, так и психоинтеллектуальные и психоэмоциональные, в том числе депрессивные, расстройства, имеющие место прежде всего и чаще всего у женщин при возникновении у них цереброваскулярной патологии в возрасте от 45 до 50 лет, что делает проблему эффективного лечения поздних стадий хронической ишемии чрезвычайно сложной.
К возникновению и прогрессированию морфологических церебральных расстройств по типу энцефалопатии с развитием диффузных и очаговых нарушений могут приводить также и хроническая алкогольная интоксикация, и тяжелое течение сахарного диабета, при котором имеет место сочетание факторов ишемического-гипоксического поражения и метаболических расстройств, оказывающих выраженное негативное воздействие на сосудистой проницаемости микроциркуляторного русла и на состояние эндотелиоцитов, которые выстилают сосудистую стенку. В связи с особенностями гормональной регуляции и эндокринного фона, эти расстройства, возникающие у женщин, приводят к особенно быстрому формированию морфофункциональных нейроглиальных нарушений, близких по патоморфологической картине к тяжелому течению хронической ишемии «чисто» сосудистого характера.
Несмотря на отличия этиологических факторов этих заболеваний, особенности их патогенеза во многом сходны, так как в их основе лежат функциональные расстройства нейрональной активности с последующими морфологическими нейронально-глиальными нарушениями, влияющими на когнитивную сферу, обусловливающие очаговый неврологический дефицит и расстройства в психоэмоциональной сфере депрессивного характера.
Энергетические, метаболические и вторичные нейротрансмиттерные расстройства в результате ишемии и гипоксии у пациенток с любым видом энцефалопатий формируют сходную патоморфологическую и клиническую картину этих заболеваний, в том числе депрессивные расстройства сходного вида и характера.
Депрессию относят к аффективным (эмоциональным) синдромам, при которых патологическое состояние проявляется стойким снижением настроения (Г. В. Морозов, 1998). Депрессия характеризуется сниженным фоном настроения, подавленностью, угнетенностью, пессимистическим отношением к будущему, низкой самооценкой, повышенной самокритичностью, склонностью к самообвинению, нерешительностью, мотивационной инертностью, снижением всех видов активности — психической и физической. При депрессии в патологический процесс вовлекаются эмоциональная, интеллектуальная, волевая и висцеральная сферы (А. М. Вейн, Т. Г. Вознесенская, В. Л. Голубев, 2002).
Механизмы развития депрессивных расстройств связывают со снижением в центральной нервной системе синтеза и обмена моноаминов, прежде всего норадреналина, серотонина и допамина. К настоящему времени основной признается серотонинергическая теория депрессии, ведущей причиной возникновения которой считается дефицит серотонина в синаптических пространствах.
Диагностика депрессивных расстройств достаточно сложна для невролога, хотя в настоящее время разработаны довольно строгие клинические критерии, изложенные в МКБ-10 в подразделе «Психические расстройства в общей медицинской практике». Перечислим указанные в классификации симптомы.
Каждый из симптомов, кроме последнего, учитывается, если присутствует ежедневно.
Иногда основными жалобами у пациенток могут быть тревожность и/или повышенная раздражительность, что в ряде случаев затрудняет контакт с врачом, хотя именно этот клинический симптом должен говорить специалисту о наличии маски депрессии.
Для диагностики начальных или малых форм депрессивных расстройств, наиболее часто манифестирующих как клинические маркеры формирующихся цереброваскулярных расстройств у пациенток среднего или пожилого возраста, обычно считается достаточным наличие двух ведущих симптомов, таких, как подавленное или печальное настроение и утрата возможности получать удовольствие в течение не менее 2 нед.
Одним из ярких вариантов современного течения хронической депрессии у пациенток среднего возраста может считаться так называемая дистимия. Дистимией страдает 3–5% взрослого населения (Дж. Мюррей, 1997), особенно часто симптомы дистимии наблюдаются у женщин с начальными формами расстройств мозгового кровообращения. Дистимия обычно характеризуется подавленным настроением в течение большей части дня на протяжении большей половины года (в расчет берутся последние 2 года), а также такими симптомами, как сниженный или повышенный аппетит, расстройства сна, низкая работоспособность, заниженная самооценка, нарушение концентрации внимания и нерешительность, чувство безнадежности.
Подробный анализ жалоб и анамнеза пациентки, использование специальных тестирующих шкал депрессии, таких, как широко распространенные шкалы Гамильтона и Бека, в сочетании с изучением клинических симптомов сосудистой церебральной недостаточности, оценка состояния неврологического статуса в динамике, клинико-лабораторная и инструментальная диагностика — все это должно помочь врачу-неврологу в постановке диагноза и проведении адекватной терапии.
Неуклонный рост цереброваскулярной патологии, увеличение числа пациентов с острыми нарушениями мозгового кровообращения, различными формами хронической ишемии мозга, сахарного диабета с развитием диабетической энцефалопатии делают необходимым поиск новых методов и средств рациональной церебропротекторной, в том числе антидепрессивной, терапии, особенно на ранних стадиях неврологических заболеваний, а также более широкое применение фармакологических препаратов, достаточно известных и хорошо зарекомендовавших себя в комплексной терапии таких больных. Современные концепции терапии сосудистых церебральных расстройств складываются из комплексного применения гипотензивных, противоатеросклеротических, реопротекторных и различных вазоактивных средств, улучшающих кровоснабжение головного мозга.
Однако в настоящее время выявлено достаточно большое число препаратов, длительное использование которых может стимулировать появление клинических симптомов депрессии (Т. Г. Вознесенская, 2002). Эти медикаментозные средства приводят к развитию депрессивных состояний за счет влияния на нейромедиаторные системы головного мозга (табл. 1).
Длительное применение препаратов указанных групп может привести к усугублению симптомов депрессии, в связи с чем проводить терапию особенно у пациенток, отличающихся большей дисциплинированностью при приеме препаратов, целесообразно с учетом всех данных о характере, объемах и видах предшествующей терапии. Во всех случаях терапию необходимо назначать индивидуально, следует вести точный (качественный и количественный) учет всех препаратов, назначаемых таким пациенткам различными специалистами.
В то же время обоснованное и грамотное постоянное применение при цереброваскулярной патологии средств, обладающих энергопротекторным и гипотензивным действием, улучшает прогноз и позволяет уменьшить выраженность клинических проявлений заболевания, в том числе симптомов депрессии.
Терапия пациенток с органической депрессией сосудистого генеза должна сочетать средства медикаментозного воздействия на основной патологический процесс с использование антидепрессантов, так как прогрессирование нейроморфологических и эндотелиальных расстройств ведет к нарастанию симптомов депрессии, которая, в свою очередь, усугубляет тяжесть течения первичной сосудистой церебральной патологии. Основные группы современных антидепрессантов представлены в таблице 2.
Комплексная терапия нейропротекторами прямого и непрямого действия в сочетании с индивидуально подобранной дозой антидепрессантов позволяет добиться улучшения качества жизни пациенток с сосудистой депрессией.
С. А. Румянцева, доктор медицинских наук, профессор
РГМУ, Москва
www.lvrach.ru