Основной гормон стресса
Стресс – это нормальная защитная реакция организма на негативное влияние внешних факторов, к которым может относиться холод, голод, травма, психическое потрясение и многое другое. Стресс и гормональное состояние человека тесно взаимосвязаны. Под влиянием стресса гормональное состояние человека существенно изменяется, что способно негативно сказаться на состоянии его здоровья. Выработка гормона стресса провоцирует хроническое состояние стресса у человека, а также вызывает другие негативные явления. Необходимо осуществлять контроль гормонального уровня и своевременно бороться с развитием стресса.
Характеристика
 Как называется гормон стресса? Это кортизол, основной «стрессовый гормон». Данный гормон вырабатывается надпочечниками. Повышенная выработка кортизола происходит в стрессовых ситуациях, при активных физических нагрузках, при недостаточном питании или при экстренной необходимости срочного действия. Если человек голоден, то гормон стимулирует активный поиск еды, в состоянии шока возникает стимул для мозга и тела действовать более быстро. Активная физическая нагрузка стимулирует резкий всплеск гормона, что даёт человеку взрывную силу.
Как называется гормон стресса? Это кортизол, основной «стрессовый гормон». Данный гормон вырабатывается надпочечниками. Повышенная выработка кортизола происходит в стрессовых ситуациях, при активных физических нагрузках, при недостаточном питании или при экстренной необходимости срочного действия. Если человек голоден, то гормон стимулирует активный поиск еды, в состоянии шока возникает стимул для мозга и тела действовать более быстро. Активная физическая нагрузка стимулирует резкий всплеск гормона, что даёт человеку взрывную силу.
Гормон кортизол в норме вырабатывается организмом в количестве 10 μg/dl, при возникновении стрессовой ситуации происходит его повышение до 80 μg/dl. Если же у человека развивается сильное шоковое состояние, то кортизол выделяется до 180 μg/dl. Наибольшее содержание гормона вырабатывается с утра, наименьшее – ночью.
При экстренном повышении уровня кортизола организм пытается мобилизовать запас быстрой энергии, источниками для которой служат глюкоза и гликоген, но когда возникает их дефицит, то начинается расщепление мышечной ткани. Она довольно быстро расщепляется на необходимые элементы. Потому спортсменам вредно чрезмерно заниматься (более 1 часа) и при этом соблюдать низкокалорийную диету.
Кортизол считается главным врагом спортсменов. Это связано с его повышенной выработкой в результате интенсивных длительных тренировок. Помимо кортизола на развитие стресса оказывают влияние и другие гормоны.
Гормоны стресса
Нужно разобраться в том, какие гормоны участвуют в регуляции стресса. Сразу несколько гормонов принимает участие в этом процессе. К ним относятся:
 гормон коры надпочечников (кортизол) – выброс кортизола вызывает длительный эффект, а при постоянно повышенном уровне этого гормона происходит развитие депрессии, нарушается память и возникает отложение жировой массы;
гормон коры надпочечников (кортизол) – выброс кортизола вызывает длительный эффект, а при постоянно повышенном уровне этого гормона происходит развитие депрессии, нарушается память и возникает отложение жировой массы;- катехоламины (адреналин, дофамин, норадреналин) – адреналин имеет наиболее резкий, взрывной эффект, его резкий выброс происходит в панической ситуации; другие гормоны менее интенсивно воздействуют по сравнению с адреналином;
- андрогены (половой гормон, эстрогены) – эстроген делает человека менее восприимчивым к боли, он повышает болевой порог, потому физическое воздействие вызывает менее активный стресс;
- бета-эндорфин – это гормон, помогающий пережить стресс, он врабатывается промежуточным отделом гипофиза, отвечает за снижение уровня стресса, реакции на боль, устранение шока, поддерживает тонус нервной системы;
- гормоны щитовидной железой (тироксин и трийодтиронин) контролируют память и внимательность;
- гормоны передней доли гипофиза (гормон стресса пролактин, гормон роста, фолликулстимулирующий и лютеинизирующий гормон и др.) также оказывают влияние на общее самочувствие человека и развитие стресса.
- правильное питание, направленное на выработку инсулина, гормона роста, эндорфина, тестостерона; увеличение калорийности пищи и повышение содержания белка;
- поддержание иммунитета и сопротивляемости организма неблагоприятным внешним воздействиям;
- профилактика перенапряжения, стресса, достаточный сон и отдых;
- занятия спортом не более 45-60 минут.
- реакция тревоги – общее сопротивление организма понижается («шок»), после чего включаются защитные механизмы;
- этап резистентности (сопротивления) – на основе напряжения функционирования всех систем достигается максимальное приспособление организма к новым условиям;
- период истощения – проявляется несостоятельностью защитных механизмов, в результате чего нарастает нарушение взаимодействия и согласованности жизненных функций.
- физиологические проявления – мигрень (головные боли), периодическое повышение артериального давления, боли в груди, сердце, пояснице или спине, покраснения кожных покровов, атопические дерматиты, экземы, прочие кожные заболевания, развитие язвы желудка;
- психологические реакции – потеря аппетита, раздражительность, пониженный интерес к происходящему, невозможность сосредоточиться, повышенная возбудимость, ожидание боли или возможных неприятностей, депрессия.
Негативное влияние стресса
Гормон стресса кортизол при длительном стрессе, хроническом перенапряжении вырабатывается в значительных количествах. Основной вред кортизола для организма – это отложение внутреннего жира на органах, а также отложение жировых тканей. Гормон стресса у женщин провоцирует отложения жировых тканей на бёдрах, а у мужчин в основном на животе и низу спины.
Также высокая концентрация гормона перегружает нервную систему, что в дальнейшем вызывает хронический стресс. У человека происходит усиление раздражительности, ухудшается метаболизм. Периодически повышается давление, что также негативно влияет на организм.
Предупреждение негативного влияния
Что касается того, как уменьшить гормон стресса кортизол в организме, то человеку следует соблюдать следующие правила:
Эти мероприятия позволят контролировать выработку кортизола в организме и предупредить его негативное влияние.
lecheniedepressii.ru
Пролактин и кортизол — гормоны стресса
Особый интерес к проблеме стрессоустойчивости и появлению стресса обусловлен происходящим в последнее время расширением сферы деятельности современного человека, часто протекающей в достаточно экстремальных условиях и сопровождающейся постоянным увеличением психических и умственных нагрузок и снижением доли физического труда.
Созданные научно-техническим прогрессом и цивилизацией гипокинезия (ограничение двигательной активности) и гиподинамия (снижение силовых нагрузок) не только отрицательно воздействуют на системы дыхания, кровообращения, опорно-двигательный аппарат, обмен веществ, но и непременно приводят к снижению реактивности организма и как следствие – развитие стресса.
Общее понятие стресса обозначает сильное неблагоприятное и отрицательно влияющее на организм воздействие, а также психологическая и физиологическая реакция человека различного рода на действие агрессора (стрессора).
В морфологическом и функциональном отношении стресс сопровождается общим адаптационным синдромом, имеющим определённые стадии:
Одним из критериев тяжести стресса является степень выраженности признаков (симптоматика) данного состояния, а именно:
Стрессовое состояние может быть вызвано отдельными факторами, связанными с событиями в личной жизни, работой, чрезвычайными происшествиями. При этом организм реагирует одинаковыми биохимическими изменениями, направленными на погашение возникшего напряжения.
Основными системами, реализующими стрессовые перестройки организма являются гипофизарно-гипоталамо-надпочечниковая и симпатоадреналовая системы, находящихся под контролем высших отделов мозга и гипоталамуса, интенсивное функционирование которых, сопровождается выбросом различных гормональных веществ, называемых гормонами стресса. Они, мобилизуя физические ресурсы тела, помогают ему справиться с возникшей сверхзадачей, которая привела к стрессу.
Основные стрессовые гормоны и их особенности
 В период стресса в организме изменяется уровень активности его функциональных систем – сердечно-сосудистой, иммунной, мочеполовой, пищеварительной и др. Поэтому главную роль в поддержании данного нового статуса играют гормоны стресса. При этом наиболее активной железой внутренней секреции выступают надпочечники.
В период стресса в организме изменяется уровень активности его функциональных систем – сердечно-сосудистой, иммунной, мочеполовой, пищеварительной и др. Поэтому главную роль в поддержании данного нового статуса играют гормоны стресса. При этом наиболее активной железой внутренней секреции выступают надпочечники.
Кора надпочечников выделяет в кровь четыре основные группы стероидных гормонов стресса:
Помимо надпочечников гормон стресса, повышающий обмен, ускоряющий химические реакции и создающий повышенную внимательность, производится также щитовидной железой (тироксин, трииодтиронин) и передними долями гипофиза (пролактин, гормон роста, АКТГ, фолликулстимулирующий и лютеинизирующий гормон).
Большое значение, особенно для женского организма, имеет гормон пролактин, который поддерживает жёлтое тело и контролирует образование прогестерона. В условиях стресса именно пролактин оказывает самое сильное воздействие на обмен веществ и механизмы регуляции воды в организме. В состоянии депрессии пролактин вырабатывается бесконтрольно и может привести к катастрофическим последствиям, особенно в случаях, если в организме существует предрасположенность для развития раковых клеток. Пролактин – подвижный гормон, поскольку на его концентрацию несложно повлиять. При этом пролактин, образование которого носит пульсирующий характер и повышается во время сна, может зависеть от приёма некоторых лекарственных препаратов (опиоидные анальгетики, антидепрессанты, кокаин, эстрогены и др.) или оральные контрацептивы. Особую роль пролактин играет при выработке молока у матери в период лактации. Чтобы держать пролактин в норме, важно соблюдать режим отдыха и работы, а также избегать стрессов или попытаться сформировать здоровую и правильную реакцию на стрессовые ситуации.
Все эти гормоны стресса (особенно кортизол, пролактин и адреналин) подготавливают тело к возникновению сложных ситуаций путём определённых механизмов, включая повышение уровня сахара в крови или артериального давления, чтобы обеспечить топливом мышцы и мозг. Тем самым, вызывая ощущения паники и страха, а также, делая человека готовым противостоять любой угрозе или убежать от неё.
Механизм воздействия гормонов стресса на организм
 В ответ на стрессовую ситуацию в организме человека возникает состояние смятения и тревоги, которые являются подготовкой к активным действиям. Информация о возможной тревоге поступает в мозг, где фиксируется в качестве нервных импульсов, а затем через нервные окончания передаётся в соответствующие органы. В результате чего в кровь выбрасывается огромное количество гормонов стресса, которые разносятся по сосудам всего тела.
В ответ на стрессовую ситуацию в организме человека возникает состояние смятения и тревоги, которые являются подготовкой к активным действиям. Информация о возможной тревоге поступает в мозг, где фиксируется в качестве нервных импульсов, а затем через нервные окончания передаётся в соответствующие органы. В результате чего в кровь выбрасывается огромное количество гормонов стресса, которые разносятся по сосудам всего тела.
При физическом стрессе выделяется преимущественно норадреналин, а при психическом (ярость, страх, тревога) – чаще всего адреналин. И тот и другой гормон оказывают определенное воздействие, заключающееся в следующем:
Кортизол и кортикостерон воздействуют на системы организма путём:
- преобразования в мышцах аминокислот в глюкозу в целях обеспечения организма дополнительной энергией и снятия возникшего напряжения;
- регулировки давления крови и метаболизма инсулина;
- контроля баланса сахара в крови;
- противовоспалительного воздействия за счёт снижения проницаемости сосудистых стенок, угнетения медиаторов воспаления и торможения иных механизмов, вызывающих воспалительные реакции;
- иммунорегулирующего воздействия – кортизол угнетает активность лимфоцитов и аллергенов.
- стимулирует углеводный обмен (гликолиз, ПФП), синтез гетерополисахаридов,
- повышает синтез белков, фосфолипидов и нуклеиновых кислот,
- стимулирует васкуляризацию щитовидной железы,
- стимулирует рост и пролиферацию тиреоидных клеток,
- повышает захват йода и его включение в тиреоглобулин,
- активирует все стадии образования трийодтиронина и тироксина, в том числе увеличивает экспрессию гена тиреопероксидазы.
- в надпочечниках подавляет синтез катехоламинов, хотя в целом чувствительность тканей к адреналину повышается.
Параллельно с этим гормон кортизол может негативно сказываться на работе мозга в целом, разрушая нейроны, находящиеся в гиппокампе.
Немаловажную роль также играет и пролактин, обладающий метаболическим и анаболическим воздействием, влияющим на обменные процессы и ускоряющим синтез белков. Помимо этого пролактин оказывает иммунорегулирующий эффект, может воздействовать на поведенческие реакции и участвует в регуляции водно-солевого обмена и психических функций. Своим влиянием пролактин тесно связан с репродуктивной панелью женщины
Гормоны стресса секретируются не только в период неблагоприятных условий или ситуаций. В нормальном состоянии они выступают необходимой составляющей эндокринной регуляции. Однако их концентрация в крови во время стрессового воздействия многократно увеличивается. При этом активизируются мышцы, и происходит мгновенное расщепление углеводов и белков.
amazingwoman.ru
Гормоны тиреоидной функции
Тиреотропный гормон
Представляет собой гликопротеин с молекулярной массой 30 кДа, состоит из двух субъединиц α- и β, α-субъединица схожа с таковой гонадотропных гормонов, β-субъединица специфична для ТТГ.
Осуществляется в базофильных тиреотрофах гипофиза.
Регуляция синтеза и секреции
Активируют : тиреолиберин, охлаждение (закаливание, обливание холодной водой); также усиливается в вечернее время суток.
Уменьшают : соматостатин, кортизол, тироксин и трийодтиронин (по механизму обратной отрицательной связи).
Аденилатциклазный, связанный с ингибированием GI-белка и накоплением цАМФ, и кальций-фосфолипидный механизм с образованием инозитол-трифосфата, диацилглицерола и комплекса кальций-кальмодулин.
Тиреотропный гормон в щитовидной железе:
1. Обеспечивает жизнедеятельность щитовидной железы
2. Стимулирует гормональную активность щитовидной железы
При уменьшении выработки изменяется масса тела, повышается утомляемость, возникают симптомы гипотиреоза (см ниже).
Йодтиронины
К гормонам самой щитовидной железы относятся тироксин и трийодтиронин, которые представляют собой йодированные производные аминокислоты тирозина.

Строение гормонов щитовидной железы
Осуществляется в фолликулярных клетках щитовидной железы. Йодиды поступают из крови в клетку симпортом с ионами Na + и из клетки в фолликулярное пространство диффузией. На апикальной мембране клеток селен-зависимая гемсодержащая тиреопероксидаз а йодирует остатки тирозина в тиреоглобулине с образованием моно- и дийодпроизводных (МИТ, ДИТ) тирозина. Далее этот же фермент конденсирует часть МИТ и ДИТ до йодтиронинов, при этом доля трийодтиронина (Т3) и тетрайодтиронина (тироксин, Т4) составляет около 30% от всех йодпроизводных.
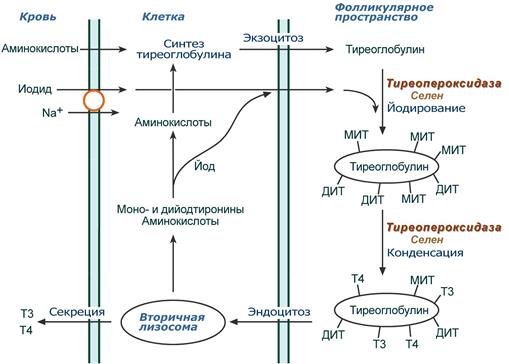
Схема реакций синтеза тиреоидных гормонов
Йодированный тиреоглобулин хранится во внеклеточных коллоидах, при тиреотропной стимуляции пиноцитируется фолликулярными клетками, сливается с лизосомами и гидролизуется. Далее три- и тетрайодтиронин секретируются в кровь. В крови гормоны транспортируются специфическим глобулином, а также альбумином.
Активируют: тиреотропин на этапах поглощения йода, синтеза тиреоглобулина, эндоцитоза и секреции Т3 и Т4 в кровь.
Уменьшают: тироксин и трийодтиронин (по механизму обратной отрицательной связи).
Синтез гормонов подавляют стрессы, инфекции, травмы, высокие концентрации йода (бесконтрольный прием препаратов KJ), соединения фтора, токсины (пестициды, кадмий, свинец, ртуть).
Механизм действия
Мишени и эффекты
Рецепторы к йодтиронинам имеют все ткани организма. В клетках-мишенях, особенно в печени, тироксин дейодируется и активной формой является трийодтиронин (3,5,3′-производное).
Превращение тироксина в неактивный 3,3′,5′-трийодтиронин (reverse T3, rT3) происходит при участии деиодиназы (тип 3). Его увеличивают стресс, травмы, низкокалорийная диета. воспалительные процессы (цитокины), инфекции, дисфункция печени и почек, токсины и некоторые лекарства.
Превращение тироксина в активный 3,5,3′-трийодтиронин (деиодиназа 2) нуждается в ионах цинка и селена. Эта реакция ослаблена у плода, новорожденных и престарелых.
Главным эффектом трийодтиронина является повышение активности Na + ,K + -АТФазы, что приводит к быстрому расходованию АТФ и по механизму дыхательного контроля запускает катаболизм углеводов и липидов. В митохондриях увеличивается количество АТФ/АДФ-транслоказы и потребление кислорода. Сопутствующим эффектом усиления катаболизма является наработка тепла.
Белковый обмен : Усиливает транспорт аминокислот в клетки. Активирует синтез дифференцировочных белков в ЦНС, гонадах, костной ткани и обусловливает развитие этих тканей.
У детей действие тиреоидных гормонов в целом анаболическое, т.к. трийодтиронин усиливает выделение соматолиберина, что стимулирует секрецию гормона роста. Одновременно он синергичен другим метаболическим эффектам , что, например, является причиной низкорослости при гипотиреозе. У взрослых действие тиреоидных гормонов, в основном, катаболическое.
Углеводный обмен : Увеличивает гликогенолиз и аэробное окисление глюкозы.
Липидный обмен : Стимулирует липолиз, β-окисление жирных кислот, подавляет стероидогенез.
Нуклеиновый обмен : Активирует начальные стадии синтеза пуринов и синтеза пиримидинов, стимулирует дифференцировочный синтез РНК и ДНК.
Гипофункция
Причина. Развивается при снижении синтеза тиреоидных гормонов в результате недостаточной стимуляции со стороны гипофиза и/или гипоталамуса, при заболевании самой железы, при нехватке необходимых веществ (аминокислоты, железо, йод, селен). Очень часто причиной выраженного гипотиреоза является болезнь Хашимото , при которой вырабатываются блокирующие антиантитела к рецепторам .
Клиническая картина. Симптомами субклинического гипотиреоза, зачастую неспецифическими, могут быть отечность лица, сухость кожи и волос, галакторея в конце цикла, ломкость ногтей, брадикардия, увеличение массы тела, понижение систолического давления, психическая инертность, депрессия, апатия, вялость, сонливость, утомляемость, запоры, чувствительность к холоду, снижение утренней температуры тела до 36,0°-35,5°С и ниже, бледность, скованность мышц. У подростков отмечается отставание в физическом развитии, позднее половое созревание, функциональная дебильность, т.е. замедление мышления, снижение успеваемости в школе, неспособность к творческой деятельности, утрата чувства юмора.
При наличии выраженного гипотиреоза у плодов, новорожденных и детей младшего возраста развивается кретинизм . При возникновении выраженного гипотиреоза у взрослых отмечается микседема , у женщин – бесплодие и галакторея (см регуляция синтеза и секреции пролактина), у обоих полов – деменция, психоз.
Гиперфункция
Причина. Большинство случаев выраженного гипертиреоза вызвано наличием активирующих антиантител к рецепторам . В этом случае заболевание носит название болезнь фон Базедова (в отечественной и европейской литературе), болезнь Грейвса (в американской литературе).
Клиническая картина. Симптомами гипертиреоза являются трудность засыпания, эмоциональная лабильность и нервозность (плаксивость), непереносимость жары, выпадение волос, сухие ногти, неизменность веса на фоне повышения аппетита, тахикардия, мышечная слабость, потливость, влажные ладони.
При более выраженной форме отмечается субфебрильная температура (до 37,5°С), особенно к вечеру, нервное возбуждение, экзофтальм, тремор, диарея, похудание, у женщин бесплодие и скудость месячных.
biokhimija.ru