Бессонница: что делать?
Что делать, если появилась бессонница? Если каждый раз приходится бороться с тем, чтобы уснуть, независимо от того, насколько сильно хочется спать… Если бодрствование среди ночи в течение нескольких часов входит в привычку… Попробуем проанализировать основные советы и рекомендации, которые дают психологи для борьбы с бессонницей.
 Что представляет собой бессонница и какими симптомами она сопровождается?
Что представляет собой бессонница и какими симптомами она сопровождается?
Расстройства сна являются довольно популярным неврозом, который сказывается на эмоциональном состоянии человека, энергии, здоровье и на работоспособности. Хроническая бессонница зачастую является причиной появления серьезных проблем со здоровьем. Однако небольшие перемены в вашей жизни и определенные упражнения могут избавить вас от тревожных ночей.
Бессонница — это нарушение сна, когда человек не способен полноценно отдыхать. В результате утром он ощущает усталость и раздражительность. Следует учитывать, что людям нужна различная продолжительность сна. Степень заболевания определяется качеством сна, самочувствием по утрам и тем временем, которое требуется, чтобы уснуть. Вы даже можете спать ночью положенные 8 часов, но если потом в дневное время вы ощущаете усталость и сонливость, значит, вам уже могут поставить диагноз «бессонница».
Причины бессонницы
 Бессонница может также выступать в качестве следствия неправильного образа жизни или же вредных привычек. Например, это касается любителей кофеина или тех людей, которые ежедневно испытывают стресс.
Бессонница может также выступать в качестве следствия неправильного образа жизни или же вредных привычек. Например, это касается любителей кофеина или тех людей, которые ежедневно испытывают стресс.
Все же есть отличная новость — чаще всего расстройство сна можно вылечить! Это можно сделать, не принимая медикаментов.
Физиологические и психологические причины
Порой нарушение сна носит временный характер (всего пару дней). В таких ситуациях у человека наблюдаются также временные негативные факторы — стрессы или сильные волнения перед грядущим событием. В иное время, бессонница является устойчивым явлением, от которого необходимо избавляться.
Иногда основная проблема появления симптомов нарушения сна касается умственной или физической деятельности человека:
Хроническая бессонница: основные факторы
 Прежде чем приступить к лечению данного заболевания, необходимо проанализировать возможные причины его возникновения. Негативно действуют на сон такие факторы, как постоянное беспокойство, стрессы, депрессия, вредные привычки и прочее. После того, как вы сможете определить для себя, почему у вас появилась бессонница, можно будет найти максимально эффективное лечение.
Прежде чем приступить к лечению данного заболевания, необходимо проанализировать возможные причины его возникновения. Негативно действуют на сон такие факторы, как постоянное беспокойство, стрессы, депрессия, вредные привычки и прочее. После того, как вы сможете определить для себя, почему у вас появилась бессонница, можно будет найти максимально эффективное лечение.
Методы лечения бессонницы
Прежде чем приступить к лечению, обратите внимание, что некоторые вещи, которые вы делаете, чтобы победить болезнь, могут усугубить ваше самочувствие. К примеру, речь идет об алкогольных напитках или сильнодействующем снотворном — это не метод восстановления здорового сна. Также следует обращать внимание на количество потребляемого кофе днем. Бывает так, что человеку достаточно исправить свои негативные привычки, избавиться от них, как здоровый и крепкий сон возвращается к ним.
 Вместо вредных привычек необходимо внедрить в свою жизнь новые, которые будут способствовать крепкому и здоровому сну:
Вместо вредных привычек необходимо внедрить в свою жизнь новые, которые будут способствовать крепкому и здоровому сну:
Ведение дневника для определения вредных привычек — условие победы над бессонницей
Иногда человек настолько привыкает к тем или иным действиям, что совсем перестает придавать им какую-либо значимость. Другими словами, он даже не представляет, что это действие может отрицательно повлиять на его здоровье.
 Возможно на качество вашего сна влияет небольшая чашечка вашего любимого кофе каждый день. С другой стороны, может вы просто привыкли смотреть телевизор до поздней ночи и ваш организм уже сам выработал свой график сна и бодрствования. Чтобы выявить скрытые привычки, лучше всего завести дневник.
Возможно на качество вашего сна влияет небольшая чашечка вашего любимого кофе каждый день. С другой стороны, может вы просто привыкли смотреть телевизор до поздней ночи и ваш организм уже сам выработал свой график сна и бодрствования. Чтобы выявить скрытые привычки, лучше всего завести дневник.
Все, что вам нужно делать — это записывать все подробности о своих ежедневных привычках. ритмах сна, симптомах и о бессоннице. К таким деталям относится время и место засыпания, время пробуждения, что вы любите пить и есть и так далее.
Подготовка организма к ночному режиму
Ночью определенными структурами головного мозга синтезируется мелатонин, помогающий организму регулировать правильный ритм «сон-бодрствование». Поскольку мелатонином управляет свет, недостаток естественного света днем может сделать вас сонным, в то время как переизбыток тусклого освещения ночью может подавить производство мелатонина и вызвать нарушения сна.
Чтобы исключить такие проблемы следуйте таким советам:
Что делать с нехваткой сна?
«Замучила бессонница, что делать?», — этот вопрос мы слышим от наших клиентов все чаще и чаще. Конечно, чем больше трудностей вы испытываете из-за сна, тем больше это начинает вторгаться в ваши мысли. Вы можете бояться засыпать, потому что просто уверены, что вас ждет беспокойный сон в течение многих часов. Возможно вы волнуетесь, так как вас ждет тяжелый день завтра, и если вы не поспите свои восемь часов, то уверены, что сорвете важную презентацию на работе. Ожидание сложностей со сном только усугубляют ситуацию с бессонницей, волнение наполняет ваше тело адреналином, и пока вы думаете об этом не можете уснуть.
Как научиться отождествлять свою постель не с бессонницей, а с хорошим сном и отдыхом?
Если опасения мешают способности расслабиться ночью, есть некоторые методы, которые могут помочь в этом.
 Вам необходимо придерживаться некоторых требований:
Вам необходимо придерживаться некоторых требований:
Борьба с бессонницей обречена на провал, если вы постоянно подпитываете ее своими негативными мыслями.
Как справиться с посменным графиком работы?
 Ночная работа или нестабильный график способны испортить сон. Но вы имеете возможность ограничить негативное влияние, практикуя здоровый образ жизни, и следуя советам, что представлены ниже:
Ночная работа или нестабильный график способны испортить сон. Но вы имеете возможность ограничить негативное влияние, практикуя здоровый образ жизни, и следуя советам, что представлены ниже:
Общая стратегия борьбы с хронической бессонницей
Вы лежите ночью с открытыми глазами с мыслями «а что, если?» и придумываете худшие сценарии? Хроническое волнение – это умственная привычка, которую вы сможете побороть, если изучите ее.
Отрицательные мысли, от которых нужно отказаться и заменить их правильными
Нереальные ожидания: «Я обязан высыпаться по ночам, как нормальный человек»;
Решение: «Многие люди время от времени испытывают проблемы с засыпанием. Мне нужно больше практиковаться»;
 Преувеличение: «Снова ночь бессонных страданий»;
Преувеличение: «Снова ночь бессонных страданий»;
Решение: «Не каждую ночь одно и то же. Иногда я сплю лучше, чем обычно»;
Катастрофизация: «Если я не посплю, то испорчу презентацию и поставлю под угрозу свою работу»;
Решение: «Я могу пойти на презентацию, даже если я устал. Я все еще могу расслабиться и отдохнуть, даже если не смогу уснуть»;
Безысходность: «Я никогда не смогу нормально спать. Это вне моего контроля»;
Решение: «Бессонница скоро исчезнет. Как только я не стану волноваться, то смогу сосредоточиться на правильных действиях и смогу побороть этот недуг»;
Гадание: «Чтобы заснуть ночью, я потрачу как минимум час. Я точно это знаю»;
Решение: «Я не знаю, что произойдет сегодня вечером. Возможно, мне удастся уснуть быстро, если я буду использовать практики, о которых читал»;
Помните, замена пагубных мыслей на верные требует немало времени и практики. Вы можете создать свой собственный список негативных мыслей, которые мешают засыпанию, а также придумать ответы на них.
Использование релаксации в борьбе против бессонницы
Методы релаксации, такие как медитация, дыхание полной грудью, йога и тай-цзи могут помочь успокоить ваш разум и уменьшить напряжение. И это без побочных эффектов медикаментозного лечения сна!
 Данные методы являются дополнением к основным способам релаксации, но эффект может быть довольно ощутимым. Вы можете применять их регулярно, применяя каждый раз перед сном или в случае, когда проснулись среди ночи:
Данные методы являются дополнением к основным способам релаксации, но эффект может быть довольно ощутимым. Вы можете применять их регулярно, применяя каждый раз перед сном или в случае, когда проснулись среди ночи:
Для развития навыков релаксации необходимо регулярно практиковать данные методы. Методика оправдывает себя, так как в результате вы обретаете власть над собственным телом. Вы можете применять данные методики постоянно.
Порочный круг бессонницы
Плохой сон, как правило, приводит к стрессам и рождает тревожные мысли о невозможности сна. Это в свою очередь ведет к постоянному напряжению и негативной привычке засыпать при помощи снотворного или алкоголя, а также вырабатывает привычку дремать в дневное время, дабы наверстать упущенное время сна ночью. Это приводит к дальнейшему усугублению проблемы с бессонницей. Это и есть так называемый «порочный круг бессонницы».
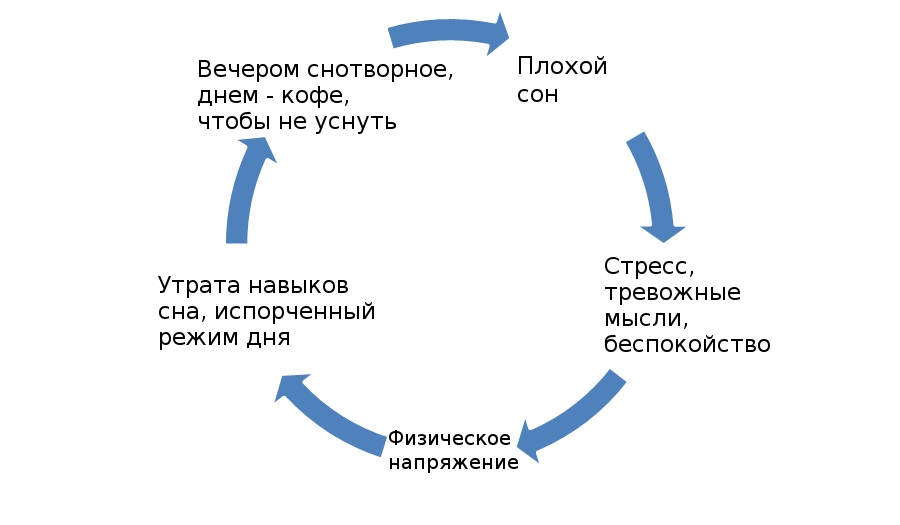 Техники борьбы с негативными мыслями, мешающими засыпать, а также релаксационные упражнения — основные составляющие так называемой когнитивно-поведенческой терапии (КПТ), одного из эффективных направлений современной психотерапии. КПТ занимается тем, что не только формирует положительные привычки, но и способствует изменению мыслей и отношения ко сну, что также может способствовать избавлению от бессонницы, снижать стресс и прекращать порочный круг бессонницы..
Техники борьбы с негативными мыслями, мешающими засыпать, а также релаксационные упражнения — основные составляющие так называемой когнитивно-поведенческой терапии (КПТ), одного из эффективных направлений современной психотерапии. КПТ занимается тем, что не только формирует положительные привычки, но и способствует изменению мыслей и отношения ко сну, что также может способствовать избавлению от бессонницы, снижать стресс и прекращать порочный круг бессонницы..
В это же время психотерапия может быть намного безопаснее и эффективнее по борьбе с нарушением отдыха, чем снотворные средства. Однако это не мгновенное лекарственное средство, так как требует времени и постоянства.
В первое время ваше состояние может даже ухудшиться, особенно если терапевт посоветует терапию ограничения сна, согласно которой вам придется сократить продолжительность отдыха.
Бессонница — бороться надо правильно (об успокоительных и снотворных)
 Если вы ночью не можете уснуть, самое простое, что можно сделать – это принять снотворное, но это не выход из положения, так как лекарство не устранит саму причину бессонницы, а в некоторых случаях только усугубит проблему. В любом случае, прежде чем принимать какие-либо меры, важно проконсультироваться с врачом в этом вопросе.
Если вы ночью не можете уснуть, самое простое, что можно сделать – это принять снотворное, но это не выход из положения, так как лекарство не устранит саму причину бессонницы, а в некоторых случаях только усугубит проблему. В любом случае, прежде чем принимать какие-либо меры, важно проконсультироваться с врачом в этом вопросе.
Существует множество разных диетических и травяных добавок, стимулирующих сон. Некоторые из них, такие как травяные чаи из ромашки и мелиссы, в большинстве случаев безвредны, в то время как другие могут иметь массу побочных действий.
Они могут быть действенны не для всех, но можно выделить две самые популярные добавки:
Снотворное, отпускаемое без рецепта
Основной компонент подобных медикаментов часто является антигистаминным, как правило, он принимается в случаях аллергии, сенной лихорадки и при простудных симптомах. Поэтому использовать данные препараты на протяжении длительного периода времени не рекомендуется. В большинстве случаев эксперты в области сна выступают против применения снотворных, даже ставят под сомнение вопрос об их эффективности в виду наличия ряда побочных эффектов и нехватки информации о безопасности.
Если лекарство от бессонницы может обеспечить временное облегчение при наступлении сна, все же лучше использовать препарат лишь в крайних случаях и только в ограниченном количестве. Для начала попробуйте изменить распорядок дня, свои привычки, а также отношение ко сну. Как показывает опыт, изменение образа жизни и поведения человека дает самый лучший и длительный эффект в борьбе с бессонницей.
Когда стоит обратиться к профессиональному лечению от бессонницы?
 Если вы уже перепробовали вышеупомянутые средства и методы по борьбе с бессонницей самостоятельно и все еще испытываете затруднения при наступлении сна, вам нужен психолог или другой специалист по нарушению сна, который будет в состоянии вам помочь. Обратиться к профессиональной помощи необходимо в следующих случаях:
Если вы уже перепробовали вышеупомянутые средства и методы по борьбе с бессонницей самостоятельно и все еще испытываете затруднения при наступлении сна, вам нужен психолог или другой специалист по нарушению сна, который будет в состоянии вам помочь. Обратиться к профессиональной помощи необходимо в следующих случаях:
Перед обращением к психологу желательно пройти медицинское обследование. Ваш врач либо диагностирует органическую болезнь, либо будет понятно, что речь идет о неврозе. Во втором случае, т.е. если бессонница обусловлена фактором психики, следует начать работу с компетентным психологом или психотерапевтом.
vsdhelp.com
Причины бессонницы у женщин: какие они?
А знаете ли вы, что практически половина нашего населения (говорим исключительно про взрослых) мучается от бессонницы. Таких мучеников около 45%. И, несмотря на то, что проблема является актуальной, мало кто обращает на нее должное внимание. Очень зря. Ведь, в действительности, за бессонницей скрывается опасный враг, способный существенно навредить здоровью.
Особенно это касается представительниц прекрасной половины. Увы, опасной подругой для многих девушек стала именно бессонница. Каковы причины? У женщин бессонница встречается особенно часто, и причины ее различны. Нужно понимать, что при первых признаках этого расстройства нужно незамедлительно корректировать свой образ жизни.
Рассмотрим следующие важные вопросы:
• Можно ли справиться с бессонницей самостоятельно?
• Из-за чего она возникает?
• Каковы причины бессонницы?
У женщин эта «коварная подруга» отнимает и молодость, и силы, и здоровье. Об этом стоит вспоминать всегда, когда в очередной раз, не выспавшись, вы решите отложить в сторону решение важного вопроса по избавлению от проблемы. Увы, но безответственное отношение к собственному здоровью может привести к тому, что вам придется обращаться за помощью к квалифицированному врачу
Причины бессонницы у женщин
Среди самых распространенных причин, лежащих в основе бессонницы, представлены:
• беременность;
• гормональные сбои;
• конфликтные ситуации на работе;
• проблемы в личной жизни;
• депрессия, стресс, апатия;
• работа в разные смены;
• продолжительная диета;
• смена часового пояса;
• распитие спиртных напитков перед сном;
• злоупотребление продуктами, содержащими кофеин (имеются в виду шоколад, чаи, кофе);
• частое посещение заведений увеселительного характера по ночам;
• физический дискомфорт, вызванный неудобным матрасом, подушкой;
• жара в помещении;
• посторонние шумы в комнате;
• болезненные ощущения, вызванные патологиями легких, нарушениями психики, апноэ, расстройством ЖКТ, невралгией, синдромом Пиквика;
неконтролируемое употребление лекарств.
Каждая понимает, что бессонница лишает ее жизненных сил. Нарушение сна приводит к раздражительности: хочется прилечь днем и поспать, а когда такой возможности нет, то ситуация выходит из-под контроля: женщина расстраивается и злится. Понятное дело, что вздремнуть на работе, в общественном транспорте не получится. Поэтому многие пьют кофе, чем еще больше усугубляют ситуацию.
Современная жизнь полна стрессов. Но нужно учиться жить и в таких ситуациях. Нельзя позволять конфликтам в семье, на работе влиять на женское здоровье. Что интересно, спровоцировать бессонницу могут даже положительные эмоции. Поэтому женщине только и остается, что научиться управлять своими эмоциями, научиться контролировать бурные всплески чувств. Спокойное отношение ко всему происходящему — гарантия того, что вы будете качественно высыпаться.
Методы борьбы с бессонницей
Жизнь любой современной женщины изобилует разными событиями. Нужно успевать и детей воспитывать, и любимого супруга радовать, и карьеру делать, и по дому выполнять ряд обязанностей. Необходимо четко понимать, что, если вы не выспитесь, надеяться на удачное начало и продолжение нового дня не придется.
Лучшие профилактические советы, или как быстрее избавиться от бессонницы:
• Дозируйте получаемую информацию. Мы живем в мире, где нас буквально со всех сторон окутывают информационные потоки: газеты, интернет, СМИ, радио, телевидение и пр.
• Утонуть в таком океане информации, зачерпнуть горсть неприятных эмоций – очень просто, а уснуть в ситуации, когда голова переполнена информацией, крайне сложно.
• Не переедайте на ночь. Ужин должен быть легким, за 3 часа до сна.
• Забудьте про кофе на ночь. Столь всеми любимый напиток может нарушить ваш режим дня, отодвинув долгожданный момент засыпания на пару часов. «Заболеть» бессонницей можно, регулярно употребляя 3 чашки крепкого кофе.
• Никакого алкоголя на ночь. Конечно, спиртные напитки расслабляют, но чаще они не дают уснуть или заставляют пробуждаться прямо среди ночи.
• Гуляйте перед сном. Этот совет можно услышать от многих врачей и самых разных специалистов. Спрашивается, почему ему следуют единицы?
• Не смотрите телевизор, не занимайтесь интернет-серфингом за час до сна. Дайте мозгу отдохнуть.
• Разработайте приятный ритуал отхода ко сну. Кто-то любит читать перед сном, кто-то обожает валяться в горячей ванной, а кому-то хочется медитировать.
• Соблюдайте режим дня: вставайте и ложитесь в одно и то же время.
Если вы будете продолжать ложиться спать в уставшем состоянии с плохим настроением, вряд ли бессонница пройдет мимо вас. Уснуть в эмоционально нестабильном состоянии очень сложно. Так сделайте же процесс отхода в объятья Морфея приятным занятием.
Вот еще несколько дополнительных советов:
• покупка приятной пижамы;
• ликвидация отвлекающих факторов;
• приобретение удобной кровати;
• проветривание комнаты перед сном;
• наличие плотных штор.
И главный совет: ложитесь спать с благодарностью за то, что ваш день прошел не зря. Это позволит переключить мозг с рабочих или семейных проблем на приятную обстановку. Вместо того, чтобы прокручивать в голове сложные задачи, лучше отдаться нежным чувствам и приятным воспоминаниям. Как вариант, можете немного распланировать свой предстоящий отдых на море. А еще лучше – просто выпейте вкусный травяной чай или традиционный стакан горячего молока с натуральным медом и отправляйтесь спать.
Конечно, если ваша бессонница появилась исключительно на фоне гормонального сбоя, то имеет смысл обратиться за профессиональной помощью к специалисту. Прекрасная половина человечества, в отличие от представителей сильной половины, часто страдает от расстройств сна из-за влияния гормонов. Причина может скрывать в гипо- и гипертиреозе, дефиците эстрогенов, при климаксе. В таком случае женщинам лучше попросить помощи у опытного эндокринолога. Он, при необходимости, и гормонзаместительную терапию назначит, и нужные снотворные или седативные средства выпишет — сделает все, чтобы бессонница, наконец-то, от вас отстала.
Сладкий сон приходит к тем, кто готов его принять. Помните об этом! А потому не стоит думать, что частые ночные бдения станут вашим вечным спутником жизни. Бороться можно даже с хронической бессонницей. Главное — это делать правильно и с умом. Запомните, бессонница лечится, как у мужчин, так и у женщин. Сладких вам снов!
med.vesti.ru
Стресс и сон
Стресс — физиологическая нейрогормональная реакция на внешние и внутренние воздействия, направленная на ликвидацию последствий действия «повреждающих» факторов, приводящая к нарушению интегративной деятельности мозга и других систем организма, а вследстви
Стресс — физиологическая нейрогормональная реакция на внешние и внутренние воздействия, направленная на ликвидацию последствий действия «повреждающих» факторов, приводящая к нарушению интегративной деятельности мозга и других систем организма, а вследствие этого и к снижению тех или иных функциональных возможностей человека. Впервые физиологический стресс описал Ганс Селье. Он считал, что «полная свобода от стресса означает смерть».
Стресс может быть вызван тремя основными причинами:
- если желания человека не совпадают с его возможностями;
- если внешние обстоятельства таковы, что человеку приходится менять всю свою жизнь;
- если на человека действуют внешние, необычайно агрессивные факторы, связанные с угрозой для жизни.
- «реакция тревоги» (сопровождается мобилизацией нейроэндокринных механизмов (повышается секреция андренокортикотропного гормона (АКТГ), адреналина, глюкокортикоидов));
- «стадия сопротивляемости» (характеризуется восстановлением равновесия между ката- и анаболическими реакциями (повышается секреция таких анаболических гормонов, как соматотропный гормон и инсулин));
- «стадия истощения» (развивается при исчерпании адаптивных резервов (исходом может быть срыв адаптивных механизмов, развитие болезни или даже смерть)).
- безысходность или неопределенность ситуации, к которой трудно приспособиться;
- высокая интенсивность или продолжительность стресс-реакции, завершающейся истощением адаптивных резервов;
- личностные или биологические особенности, определяющие слабость антистрессорной защиты;
- использование для защиты от стресса опасных для здоровья и жизни приемов.
- нарушения сна достигают 100% случаев (проявляются в виде инсомнии и инверсии цикла сон–бодрствование);
- могут предшествовать появлению собственно аффективных нарушений;
- могут быть единственным симптомом депрессии;
- сохраняются после исчезновения клинических признаков депрессивных состояний [5].
- ложиться спать и вставать в одно и то же время;
- исключить дневной сон, особенно во второй половине дня;
- не употреблять на ночь чай или кофе;
- уменьшить стрессовые ситуации, умственную нагрузку, особенно в вечернее время;
- организовать физическую нагрузку в вечернее время, но не позднее, чем за три часа до сна;
- регулярно использовать водные процедуры перед сном [4].
Ганс Селье описал три стадии стресса:
Причины стрессов (или стрессоры) делят на две группы: физические и психические. Соответственно различают стрессы физиологические и психоэмоциональные. При этом в одних и тех же условиях у разных людей стрессы могут протекать по-разному, что, в первую очередь, определяется адаптационными возможностями конкретного человека. Необходимо отметить, что важная роль в деятельности антистрессорных механизмов человеческого организма отводится сну.
Сон — это особое генетически детерминированное состояние организма, характеризующееся закономерной последовательной сменой определенных полиграфических картин в виде циклов, фаз и стадий. В течение одной ночи человек обычно проходит 4–6 циклов сна, состоящих из различных стадий, для которых характерно определенное количество соответствующих фаз сна (один такой цикл длится приблизительно 90 минут). В структуре сна выделяют фазу медленного сна (анаболическая функция) и фазу быстрого сна (переработка информации, создание программы поведения) [3]. Так, по образному выражению И. П. Павлова, «сон — выручатель нервной системы». Периоды сна и бодрствования у человека сменяются с циркадной периодичностью. Период циркадных ритмов обычно близок к 24 часам. Гормоном, регулирующим циркадную активность организма, является мелатонин.
В настоящее время именно адаптационная (антистрессорная) система сна и определяет степень резистентности организма к различным стрессам. Ее возможности позволяют в период сна оптимизировать приспособление организма к окружающей среде и отчасти определяют стрессоустойчивость в целом. Особенностью этой системы является то, что она активно работает в течение всего времени сна, даже при отсутствии действия стрессора.
Стрессовая реакция начинается в бодрствовании и продолжается во время всего ночного сна, а при длительном воздействии стрессора — в течение нескольких циклов сон–бодрствование. Сила и направленность стресса в период бодрствования определяется сочетанием как силы стрессора, так и индивидуальных особенностей человека (биологических и психологических факторов). Неспецифическое проявление стресса характеризуется усилением деятельности восходящих активирующих систем головного мозга и проявляется в увеличении представленности бодрствования в период сна и нарушении стабильности в поддержании функциональных состояний сна. Разнообразные специфические изменения сна зависят от типа воздействия и исходной резистентности организма. Данные изменения можно обнаружить не только на интрастрессорном, но и пострессорном этапе (спустя несколько дней после окончания стресса), что может служить причиной развития инсомнии в будущем. При этом возникает «порочный круг», когда стресс провоцирует бессонницу, а бессонница еще больше усиливает стресс.
При кратковременном воздействии стресса развивается эпизодическая инсомния (продолжительность до одной недели). Так, Г. В. Ковровым с соавт. (2011) проведено исследование по изучению основных тенденций изменений структуры сна под влиянием экспериментальных условий кратковременной «изоляции» (психоэмоциональный стресс). Так, в условиях эксперимента произошло изменение базового цикла сон–бодрствование по сравнению с исходным состоянием (основные изменения заключались в том, что испытуемые стали поздно ложиться спать (в 1 час 15 мин), время засыпания было увеличено и составило 16,2 минуты (при норме 10 минут), стали появляться длительные ночные пробуждения (за ночь 1 раз с последующим засыпанием за 22,9 мин)). Проведенная дополнительно полисомнография подтвердила наличие отклонений в структуре сна, которые не носили постоянный характер, а отмечались эпизодически.
Ведущим фактором хронификации инсомнии является персистирование стресса. Персистированию стресса с последующим развитием ряда заболеваний могут способствовать:
Известно, что ночная работа негативно влияет на физическое здоровье человека. Отрицательные последствия ночных смен для организма вызваны тем, что в генах человека заложена программа, согласно которой он должен бодрствовать днем и спать ночью. Так, например, исследования, проводимые университетом Чикаго, показали, что нарушение сна влияет на повышение сахара в крови, что может вызвать сахарный диабет. Кроме того, в ходе ряда исследований выяснилось, что у человека, длительно работающего по ночам, в крови понижается уровень серотонина, вследствие чего возрастает риск развития депрессии и тревоги, которые сами являются основной причиной развития хронической инсомнии (длительностью более трех недель).
Депрессия (от лат. подавление) характеризуется патологически сниженным настроением (гипотимией) с негативной, пессимистической оценкой самого себя, своего положения в окружающей действительности и своего будущего. Депрессия («психический насморк») встречается в 2,5–5% случаев. Однако в настоящее время отмечается тенденция к росту данной патологии. Так, по данным ВОЗ, к 2020 году депрессия займет второе место среди причин инвалидности (15% вклада) после ишемической болезни сердца. Недаром 20 лет назад было предсказано наступление «века меланхолии».
Депрессивные расстройства в 1,5 раза чаще выявляются среди женщин, чем среди мужчин (средний возраст от 30 до 40 лет). Распространенность депрессии увеличивается с возрастом (в среднем в 1,2–1,4 раза каждые 10 лет). Для депрессии характерно рецидивирующее течение. Так, более чем в 85% случаев наблюдаются повторные депрессии (в среднем 3 эпизода длительностью 2,5 месяца), а в 10% их число достигает 10 и более [8].
.jpg)
Основным диагностическим симптомом депрессии является сниженное настроение на протяжении двух недель и более. Помимо подавленного настроения у пациентов с депрессией в 4–6 раз повышается риск осложнений и летального исхода при тяжелых соматических заболеваниях, опасность неадекватного поведения в болезни (передозировка или, наоборот, резкая отмена лекарств (некомплаентность)), а также снижаются адаптационные возможности пациента и его «качество жизни» (18,1–52,3% вклада).
В настоящее время депрессию сравнивают с «айсбергом» (E. Wullf, 1978). Лишь 20% депрессивных расстройств имеют выраженные формы (вершина айсберга), распознавание которых для психиатра не представляет особого труда. Однако большинство депрессий («стертые формы») помещаются в более глубоких зонах «айсберга». При этом количество больных, которые никогда не консультировались у врача, неизвестно. Вследствие этого при депрессии наблюдается высокий риск самоубийств. В этом отношении весьма интересно творчество голландского художника Ван Гога, страдавшего депрессией (рис. 1).
Одна из причин того, почему Ван Гог отрезал себе ухо, — неразделенная любовь художника к проститутке. Пытаясь унять душевную боль, Ван Гог пристрастился к «мутному ядовитому напитку» — абсенту. Считалось, что он стимулирует творческий процесс. Однако после постоянного употребления абсента развивается так называемый синдром абсентизма, проявляющийся в виде бессонницы, галлюцинаций, судорог из-за сильного галлюциногенного вещества, содержащегося в напитке. Возможно, именно из-за пристрастия к абсенту в картинах Ван Гога так много желтого цвета (рис. 2). Вследствие передозировки абсента человек начинает все видеть в желтых тонах.
.jpg)
Рис. 2. Ван Гог. Звездная ночь
Расстройства сна — облигатный признак депрессии [1]. Нарушение медиации серотонина и мелатонина, с одной стороны, играет важнейшую роль в развитии депрессии, а с другой — имеет большое значение в организации сна.
Особенности расстройств сна при депрессии:
Именно последние годы жизни Ван Гог страдал бессонницей. Он стал работать ночами, «внутренние штормы» его души выливались и на полотна (рис. 3). Художник пребывал «на грани», он был наполнен отчаянием, и одна из его попыток самоубийства завершилась драматично.
.jpg)
Рис. 3. Ван Гог. Звездная ночь над Роной
При депрессии чаще всего встречаются постсомнические расстройства сна в виде чувство «разбитости» после ночи и неимперативной дневной сонливости. Нередко при депрессии соотношение между субъективными оценками сна и его объективными характеристиками неоднозначно. Так, больные предъявляют жалобы на полное отсутствие сна в течение многих ночей. Однако при объективном полисомнографическом исследовании сон не только присутствует, но его продолжительность превышает 5 часов (иногда достигая 8 часов) (искаженное восприятие сна, или «агнозия сна»).
В 70% случаев депрессия сопровождается тревогой (коморбидность). Тревога — эмоциональное переживание дискомфорта от неопределенности перспективы. По образному выражению Е. Г. Старостиной, «если при депрессии нет будущего, то при тревоге — оно есть, но пугает своей неопределенностью». Тревожные расстройства встречаются в 9% случаев. При этом средний возраст начала заболевания составляет 25–27 лет.
Тревога включает в себя два компонента: осознание физиологических ощущений (сердцебиение, потливость, тошнота и др.) и осознание самого факта тревоги. По мнению некоторых исследователей, тревога представляет собой комбинацию из нескольких эмоций — страха, печали, стыда и чувства вины. Несмотря на различную клиническую картину, депрессия и тревога имеют перекрестные симптомы и, в первую очередь, нарушения сна.
.jpg)
При тревожных расстройствах нарушения сна выявляются в 44–81% случаев. В 68% они возникают одновременно с развитием тревоги, а в 15% — вслед за началом тревожного расстройства. При тревоге чаще выявляются пресомнические расстройства в виде трудности начала сна (процесс засыпания может затягиваться до двух часов и более) и формирования патологических «ритуалов отхода ко сну», «боязни постели» и «страха ненаступления сна».
Известный норвежский художник Эдвард Мунк, страдавший тревожными расстройствами, писал: «С момента моего рождения ангелы тревоги, беспокойства и смерти были всегда рядом. Часто я просыпался ночью, оглядывал комнату и спрашивал себя, не в аду ли я?» Главная тема творчества Эдварда Мунка — внутренний мир, полный боли и потерь (рис. 4).
В некоторых случаях тревога выступает в качестве продромального признака депрессии. Так, N. Breslau с соавт. (1994) обнаружили у детей и подростков выраженную тревогу, к которой в зрелом возрасте присоединялась депрессия.
Лечение нарушений сна, вызванных стрессом, предусматривает, в первую очередь, нелекарственные методы лечения (соблюдение гигиены сна):
В том случае, если нелекарственная терапия не приносит должного эффекта (особенно при хронической инсомнии), применяют медикаментозное лечение [7, 9]. При этом необходимо назначать короткие курсы (не более 3–4 недель) гипнотиков в сочетании с адаптогенами. В настоящее время применяют три поколения гипнотиков: производное этаноламина (донормил), бензодиазепины (например, феназепам) и небензодиазепиновые гипнотики (производное циклопирролонов (Имован) и имидазопиридина (Ивадал)). При этом выбор препарата определяется механизмом его действия и наличием побочных неблагоприятных эффектов.
В настоящее время в качестве снотворного средства широко применяют производное этаноламина — Донормил (блокатор гистаминовых Н1-рецепторов). Особенностью действия Донормила (по сравнению с традиционными гипнотиками) является отсутствие прямого влияния на сомногенные структуры, его воздействие осуществляется на уровне систем бодрствования путем угнетения их активности [2, 6]. Кроме того, при применении Донормила не выявлено признаков апноэ во сне, синдрома отмены и влияния на память и другие когнитивные функции [2, 4].
Целью настоящего исследования, проведенного на базе воронежского городского Центра реабилитации больных, перенесших инсульт, явилась оценка эффективности применения Донормила в сочетании с Адаптолом (адаптоген из группы небензодиазепиновых транквилизаторов) при нарушении сна у пациентов с выраженной тревогой.
В исследовании приняли участие 20 человек в возрасте 34,9 ± 4,8 года с нарушением сна (длительностью более трех недель) на фоне тревожных расстройств. До и после лечения степень выраженности тревоги оценивалась по шкале Спилбергера. Количественная оценка сна проводилась с использованием стандартной анкеты субъективной оценки сна, разработанной в сомнологическом центре МЗ РФ. Как показали результаты тестирования, по шкале Спилбергера степень выраженности тревоги составила: реактивная тревога 44,8 ± 1,7 балла, личностная тревога 47,4 ± 1,6 балла. Одновременно отмечались выраженные расстройства сна. Так, согласно анкете субъективной характеристики сна, общий балл составил 16,2 ± 0,6.
В последующем все пациенты, находившиеся под наблюдением, были разделены на основную (11 человек) и контрольную (9 человек) группы. Пациенты основной группы получали 15 мг Донормила на ночь в сочетании с 1000 мг Адаптола (500 мг 2 раза в день), пациенты же контрольной группы — лишь один Адаптол. Повторное тестирование проводилось через 14 и 21 день (табл.).
.jpg)
Как видно из таблицы, комплексное применение Донормила и Адаптола способствовало улучшению показателей сна у больных основной группы на 30% (p
С. П. Маркин, доктор медицинских наук
ВГМУ им. Н. Н. Бурденко, Воронеж
www.lvrach.ru